Дифференциальная диагностика панкреатита является необходимым методом исследования, предоставляющим возможность в постановке точного диагноза. Развитие такой патологии, как панкреатит может иметь как хронический, так и острый характер течения, при этом его симптоматические проявления очень схожи с симптомами других не менее серьезных патологий пищеварительной системы органов. Для разработки наиболее эффективной схемы лечения патологического нарушения в области паренхиматозного органа и предотвращения серьезных осложнений, которые могут привести к развитию некроза тканей и даже к летальному исходу, требуется постановка точного диагноза. Именно поэтому так важно своевременно дифференцировать болезнь и предпринять необходимые меры по ее устранению.
Проведение дифференциальной диагностики панкреатита
Острый панкреатит имеет специфические симптоматические проявления, относящиеся к группе признаков, которые именуются как «острый живот».
Поэтому и дифференцировать его необходимо с такими патологическими процессами острого характера течения, как:
- прободная язва,
- острый холецистит,
- непроходимость кишечника,
- развитие тромбоза вен в кишечнике,
- инфаркт миокарда.
Дифференциальная диагностика хронического панкреатита должна быть проведена со следующими патологиями:
- язвенное поражение двенадцатиперстной кишки и желудка,
- опухолевидные новообразования в области поджелудочной,
- хроническая форма течения колита,
- ишемический абдоминальный синдром,
- туберкулез в полости кишечника,
- развитие желчекаменной болезни.
Для того чтобы обнаружить наличие опухоли, более чем в 84% случаев, достаточно проведения компьютерной томографии. Но, более информативным методом выявления раковой опухоли считается эндоскопическая ретроградная холангиопанкреаграфия.
Дифференциальный диагноз хронического панкреатита от прободной язвенной патологии в области желудка, либо 12-ти перстной кишки выявляет следующие отличия от панкреатита:
- Образование острых болезненных ощущений, как внезапное проникновение кинжала, возникающие по причине попадания содержимого желудка, либо кишечника в брюшную полость, что провоцирует образование симптома «доскообразного живота», то есть усиленное напряжение передней стенки брюшины. При панкреатите подобных проявлений не бывает.
- Перфорация язвенного поражения в крайне редких случаях может сопровождаться отхождением рвотных масс, тогда как при развитии панкреатита данный симптом является характерным его признаком проявления.
- Пациенты с прободением язвенного поражения стараются замереть в одном положении тела и не совершать никаких движений, а при развитии панкреатита, человек проявляет беспокойный характер движений и не может «найти себе место».
Хронический панкреатит на дифференциальной диагностике с использованием обзорной рентгенограммы будет показывать отсутствие газообразования в полости брюшины, чего не скажешь о перфорации язвенного поражения. Для постановки окончательного диагноза проводится УЗИ исследование, либо применяется лапараскопической диагностический способ обследования органов брюшной полости.
Обследование на УЗИ может помочь выявить также острую форму развития холецистита, который по симптоматическим показателям практически не отличается от панкреатита. Единственной его характерной отличительной чертой являются локализованные справа болезненные ощущения с переходом, или отдачей в зону правого плеча. Проведение ультразвуковой диагностики покажет место локализации воспалительного процесса, который может стать следствием обостряющейся панкреатической патологии поджелудочной железы.
Дифференциальная диагностика острого панкреатита от острой формы непроходимости кишечника заключается в проведении рентгенограммы, результаты которой покажут явные различия между данными патологиями.
В первом случае будет виден раздутый отдел толстого кишечника, но чаши Клойбера в норме, чего не скажешь о непроходимости кишечника, при которой они увеличиваются до значительных размеров. При первичном осмотре пациентов с непроходимостью кишечника, основным признаком, указывающим на наличие именно этого патологического нарушения, является наличие схваткообразных болей, резонирующих со звонким процессом перистальтики кишечника. Различить эти две патологии также поможет лабораторное исследование крови. Воспалительный процесс в области поджелудочной железы в данном случае покажет наличие диастаз и повышенную концентрацию таких соединений, как хлориды.
Пожилые люди с патологическими нарушениями функциональности сердечнососудистой системы очень часто страдают от развития мезо тромбоза, который проявляется, как и панкреатическое поражение поджелудочной, быстро нарастающей симптоматикой. Обследование пациента на ангиографии, либо лапароскопии помогут в точности диагностировать патологию.
Дифференциальный диагноз острого панкреатита без особых сложностей поможет отличить его от инфаркта миокарда посредством применения электрокардиографического обследования пациента, которое является одним из основных методов диагностических процедур, проводимых при поступлении человека на лечение в стационарных условиях.
Дифференциальная диагностика при панкреатите играет ключевую роль в определении правильного лечения и предотвращении осложнений. Врачи подчеркивают, что симптомы панкреатита могут перекрываться с проявлениями других заболеваний, таких как холецистит, язвенная болезнь или инфаркт миокарда. Поэтому важно провести тщательное обследование, включая анализы крови, УЗИ и, при необходимости, КТ. Это позволяет исключить другие патологии, которые могут требовать совершенно иного подхода к лечению. Кроме того, ранняя и точная диагностика помогает избежать серьезных осложнений, таких как некроз поджелудочной железы или системные воспалительные реакции. Врачи настоятельно рекомендуют не игнорировать дифференциальную диагностику, так как она является залогом успешного выздоровления пациента.

Острая форма панкреатита и панкреонекроз
При поступлении пациента в стационарные условия лечения, необходимым со стороны лечащих врачей, является проведение объективной оценки развития острой формы воспалительного процесса в паренхиматозном органе, необходимой для разработки наиболее эффективной схемы лечения. Для этого в качестве первоначального обследования необходима дифференциация воспалительного процесса от развития панкреонекроза в исследуемом органе, проводимая на основе полученных результатов проведенного физикального обследования пациента.
При не осложненном течении острой формы воспаления поджелудочной железы проявляются незначительные изменения функциональности близ расположенных органов и систем и улучшения состояния пациента можно достичь впервые 24 часа при условии проведения комплексных терапевтических мер консервативной разновидности лечения.
Важно помнить, что в некоторых случаях развитие крупноочагового панкреонекроза, не касающегося парапанкреальной клетчатки, может проявляться как интерстициальный панкреатит.
Но, в большинстве случаев, острая форма панкреатита проявляется острым синдромом приступов боли, и прогрессирующей формой полиорганной недостаточности. А также:
- отхождение рвотных масс без последующего облегчения в самочувствии,
- патологический уровень слабости всего организма,
- приступы головокружения,
- нарушения стула вплоть до диареи, либо образования запоров,
- периодическое изменение температуры тела до субфебрильных границ,
- резки спад уровня артериального давления,
- образование белого налета на поверхности языка.
Происходит все это на фоне следующих причин:
- при продолжительном отравлении организма алкоголесодержащими напитками,
- при де-компенсированной форме гепатита хронического типа развития,
- прогрессирующей стадии цирроза печени, либо сахарного диабета,
- при сердечной недостаточности.
Развитие панкреонекроза в большинстве случаев своего проявления сопровождается наличием следующей симптоматики:
- покраснение кожных покровов в области лица,
- помутнение сознания,
- повышенный уровень сухости кожи и слизистых поверхностей,
- появление отдышки и наличие патологических отклонений в результатах всех разновидностей лабораторных методов диагностики.
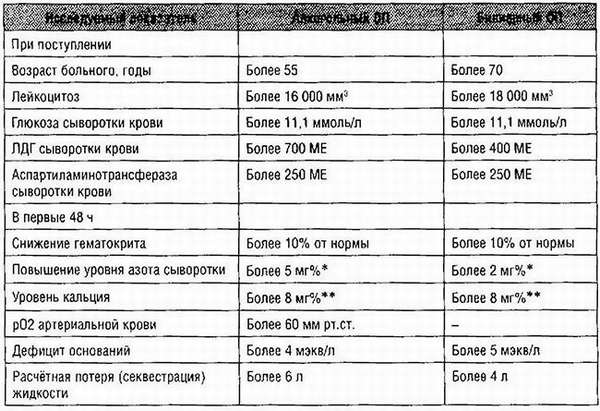
Для получения наиболее точных результатов оценки уровня тяжести развития острой формы панкреатита, специалисты применяют специальные таблицы, объединяющие сразу несколько критериев лабораторных исследований. Наибольшей популярностью пользуется таблица Ranson и Imrie, имеющая интегральную шкалу оценочной системы в балах, соответствующих определенному состоянию человека, страдающего от острой формы воспаления поджелудочной.
Если при сопостановке полученных результатов лабораторных методов диагностики с данными таблиц, получается оценка выше 3-х балов, то специалисты с точностью могут утверждать о развитии панкреонекроза.
Методы лабораторной диагностики
Поджелудочная железа является секретирующим органом, способным вырабатывать не только ферментные соединения, не обходимые для осуществления пищеварительных процессов, но и гормоны, оказывающие воздействие на общие обменные процессы во всем организме человека.
Именно поэтому развитие любых патологических изменений в данном органе отражается на химическом составе мочи, кала и крови.
Рассмотрим подробнее основные методы лабораторной диагностике при воспалении паренхиматозного органа.
- Биохимическое исследование крови, с помощью которого выявляется повышенная концентрация содержания альфа-амилазы, глюкозы и липазы. Содержание белков при патологическом процессе в составе крови уменьшается, особенно до критической отметки доходит пониженная концентрация альбуминов. С-реактивный белок повышает уровень своей активности.
- Общее клиническое исследование крови, которое при развитии воспалительного процесса показывает повышенное содержание лейкоцитов, а также ускоренный процесс оседания эритроцитов.
- Общее клиническое исследование мочи, при проведении которого повышенная концентрация альфа-амилазы свидетельствует о развитии воспаления.
Дифференциальная диагностика при панкреатите играет ключевую роль в определении точного диагноза и выбора правильного лечения. Многие пациенты и врачи подчеркивают важность этого процесса, так как симптомы панкреатита могут перекрываться с проявлениями других заболеваний, таких как холецистит, язвенная болезнь или даже инфаркт миокарда. Правильная диагностика позволяет избежать ненужных вмешательств и назначить адекватную терапию. Люди отмечают, что тщательное обследование, включая УЗИ, КТ и анализы крови, помогает выявить не только сам панкреатит, но и сопутствующие патологии, что значительно улучшает прогноз. Кроме того, осознание необходимости дифференциальной диагностики повышает доверие пациентов к врачам и медицинским учреждениям, так как они видят, что их здоровье находится в надежных руках.

Инструментальные способы диагностики
Для проведения полноценной диагностики панкреатита необходимо использование инструментальных методов, позволяющих рассмотреть сам паренхиматозный орган и все последствия его негативного влияния на органы пищеварительной системы. Для этих целей могут применяться:
- УЗИ-исследование, которое поможет определить не только состояние тканей и протоков исследуемого органа, но и его размеры, а также наличие, либо отсутствие жидкости в полости брюшины.
- Рентген необходим для определения наличия камней, а также помогает выявить косвенные признаки панкреатического поражения, такие как вздутие петли кишечника.
- КТ является высокоинформативным методом исследования, предоставляющим полную информацию о наличии некротизированных участков, параметров размера железы и наличия жидкости в полости брюшины и плевры.
- Лапараскопический метод исследования, являющийся одномоментно и процедурой лечения. Применяется только в тяжелом случае.
- Эндоскопический метод позволяет рассмотреть исследуемые органы посредством специальной мини-камеры. Данная процедура дает возможность определения уровня распространения патологического нарушения на полость желудка и 12-ти перстной кишки.
Важно помнить, что применение лапараскопического метода обследования с контрастом может спровоцировать обострение хронического панкреатита, либо стать причиной появления приступа острого панкреатита.

Список литературы
- Гастроэнтерология и гепатология: диагностика и лечение. Руководство для врачей под ред. А. В. Калинина, А. И. Хазанова. М. Миклош, 2007 г.
- Внутренние болезни. Учебник для ВУЗов в 2 т. под ред. Н. А. Мухина, В. С. Моисеева, А. И. Мартынова. 2-е издание М. ГЭОТАР-Медиа, 2008 г. Т. 2
- Боженков, Ю. Г. Практическая панкреатология. Руководство для врачей М. Мед. книга Н. Новгород Изд-во НГМА, 2003 г.
Вопрос-ответ
Какая диагностика при панкреатите?
При панкреатите проводится исследование кала (копрограмма). Исследование определяет степень непереваривания пищи, а также соотношение пищеварительных ферментов.
Какое исследование лучше для поджелудочной железы?
Если говорить, например, об УЗИ, то это доступный и безопасный метод диагностики. Однако при ультразвуковом исследовании визуализация поджелудочной железы может быть затруднена из-за расположенных рядом петель кишечника. Поэтому чаще всего используют МРТ или КТ. Эти методы можно назвать взаимодополняющими.
Какое обследование необходимо при хроническом панкреатите?
При хроническом панкреатите необходимо проводить комплексное обследование, включая ультразвуковое исследование (УЗИ) органов брюшной полости, компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ) для оценки состояния поджелудочной железы, а также лабораторные анализы, такие как определение уровня амилазы и липазы в крови, а также анализы кала на стеаторею для оценки функции экзокринной секреции.
Какие исследования проводят при остром панкреатите?
При остром панкреатите проводят ряд исследований, включая анализы крови на уровень амилазы и липазы, которые помогают определить воспаление поджелудочной железы. Также используются ультразвуковое исследование (УЗИ) для выявления возможных осложнений, таких как камни в желчном пузыре или абсцессы, и компьютерная томография (КТ) для более детальной оценки состояния поджелудочной железы и окружающих тканей.
Советы
СОВЕТ №1
Изучите основные симптомы панкреатита и других заболеваний поджелудочной железы. Это поможет вам быстрее распознать возможные проблемы и обратиться к врачу на ранней стадии.
СОВЕТ №2
Не игнорируйте результаты лабораторных и инструментальных исследований. Дифференциальная диагностика основывается на комплексном анализе данных, поэтому важно следовать рекомендациям врача и проходить все необходимые обследования.
СОВЕТ №3
Обсуждайте с врачом все свои симптомы и историю болезни. Чем больше информации вы предоставите, тем точнее будет диагноз и, соответственно, лечение.
СОВЕТ №4
Не стесняйтесь задавать вопросы о процессе дифференциальной диагностики. Понимание того, как и почему проводятся те или иные исследования, поможет вам лучше осознать важность этого этапа в лечении панкреатита.