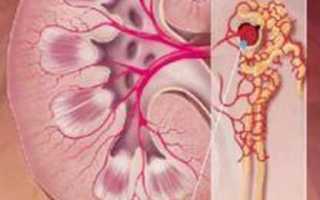
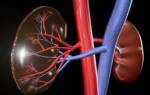
Под гломерулонефритом имеется в виду перечень заболеваний, отличительной чертой которых является развитие воспалительного процесса в клубочковом механизме, приводящего к дисфункции фильтрующего элемента почки. А также менее сильное негативное воздействие на интерстициальную ткань и канальцы. Отсутствие своевременного и адекватного лечения приводит к серьёзным осложнениям, чем и обусловлена необходимость неотложного проведения терапевтических мероприятий после диагностирования подобного заболевания. Серьёзную опасность представляет гломерулонефрит у беременных, но такой недуг тревожит всего 0,1-0,2% будущих мам.
Причины развития заболевания
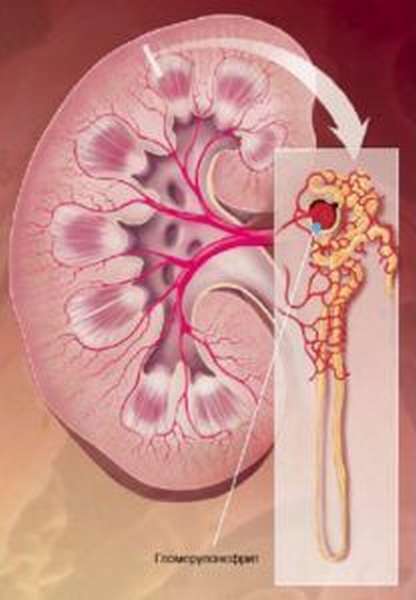
В целом, ряд причин, дающих повод для развития гломерулонефрита, выглядит следующим образом:
- воспалительный процесс инфекционного характера в острой форме (ангина, ветряная оспа, скарлатина, паротит, менингококковая или пневмококковая инфекция, гепатит B),
- воздействие радиоактивного излучения,
- заболевания, относящиеся к аутоиммунным (красная волчанка системного типа, склеродермия и подобные),
- интоксикация организма,
- употребление определённых медикаментозных средств.
Каждая из описанных причин способна негативно повлиять на структуру почечных тканей, что приведёт к локализации сильнейшего воспалительного процесса аутоиммунного характера в этих органах мочевыделительной системы человека, при этом у женщины начинается выработка антител, воздействующих на клетки её собственного организма. Со временем клубочковый механизм из-за повреждений заменяется соединительной (рубцовой) тканью, что приводит к ухудшению функциональной деятельности почки. После этого проявляются первые симптомы гломерулонефрита.
Нередко (примерно в 35 процентах случаев) у беременных пациенток с гломерулонефритом наблюдается артериальная гипертензия, обусловленная увеличением объёма жидкости в кровеносной системе из-за падения клубочковой фильтрации и ретенции воды и натрия. Из-за этого увеличивается количество крови, приходящей к сердцу, с попутным увеличением объёма минутной крови, а сопутствует этому резкое снижение периферического сопротивления.
В первом пункте прежде всего имеется в виду госпитализация будущей мамы. Если у неё наблюдается острая форма гломерулонефрита, назначается постельный режим, строгое соблюдение которого необходимо до тех пор, пока не исчезнет отёчность и не нормализуется артериальное давление. В среднем это занимает две-четыре недели. Когда человек находится в постели, происходит равномерное согревание тела, способствующее снятию спазма сосудов и уменьшению давления. При этом нередко наблюдается повышение диуреза, связанное с улучшением фильтрационной деятельности клубочкового аппарата. В случаях, когда у беременной женщины диагностируется хроническая форма гломерулонефрита, отличающаяся меньшим негативным воздействием на почки, ей разрешают вставать с кровати и перемещаться по палате.
Во время составления диеты основной упор делается на снижение количества потребляемой жидкости и принимаемой в пищу поваренной соли. Объём питья должен равняться количеству жидкости, выделенной за прошлые сутки, увеличенному на 200-400 мл. В случае острого гломерулонефрита также ограничивается приём животного белка. Диета считается наиболее эффективным способом борьбы с гломерулонефритом во время беременности.
Врачи подчеркивают, что гломерулонефрит во время беременности требует особого внимания и тщательного наблюдения. Это заболевание может привести к серьезным осложнениям как для матери, так и для плода. Специалисты отмечают, что важно проводить раннюю диагностику и оценку состояния почек, чтобы избежать ухудшения здоровья женщины. Врачи рекомендуют регулярные обследования, включая анализы мочи и крови, для контроля функции почек и выявления возможных осложнений. Лечение должно быть индивидуализированным, с учетом состояния беременной и стадии заболевания. Важно, чтобы пациентки соблюдали рекомендации врачей и не пренебрегали профилактическими мерами, что поможет снизить риски и обеспечить благоприятный исход беременности.

Классификация
Так как гломерулонефрит – это не одно заболевание, а целый ряд недугов, имеющих общие черты, существует множество его видов. Прежде всего различают следующие виды этой патологии, имеющие различия в процессе течения:
- острый,
- циклический,
- латентный,
- хронический,
- нефритический,
- гипертонический,
- смешанный,
- латентный,
- гематурический,
- быстропрогрессирующий.
Существует разграничение видов гломерулонефрита, связанное с этиологией и патогенезом этого заболевания:
- первичный (развивается самостоятельно),
- вторичный (становится следствием иного патологического процесса).
Также гломерулонефрит имеет разнящиеся для каждого конкретного случая клинико-морфологические признаки. К ним относятся:
- фокально-сегментарный клубочковый нефрит,
- мембранозный гломерулонефрит (мембранозная нефропатия),
- мезангиопролиферативный клубочковый нефрит,
- мезангиопролиферативный клубочковый нефрит с наличием иммуноглобулина А в гломерулах,
- мезангиокапиллярный гломерулонефрит.

К кому обратиться?
При появлении первых признаков заболевания и подозрении на наличие гломерулонефрита следует воздержаться от желания лечиться самому и не игнорировать проявления недуга, а немедленно обратиться к врачу для проведения необходимой диагностики с целью установления причины развития воспалительного процесса и осуществления требуемых терапевтический действий. При этом следует беспрекословно выполнять все рекомендации доктора для того, чтобы минимизировать негативное воздействие гломерулонефрита на организм будущей мамы и малыша. Это гарантирует рождение здорового ребёнка и сохранение жизнеспособности беременной женщины.
Гломерулонефрит — это воспалительное заболевание почек, которое может вызвать серьезные осложнения во время беременности. Многие женщины, столкнувшиеся с этой проблемой, отмечают, что важно тщательно следить за состоянием здоровья и регулярно проходить обследования. Врачи подчеркивают, что ранняя диагностика и адекватное лечение могут значительно снизить риски как для матери, так и для ребенка. Некоторые пациентки делятся опытом, что соблюдение диеты и режима питья помогло им справиться с симптомами. Однако многие также отмечают, что эмоциональная поддержка со стороны близких и медицинского персонала играет ключевую роль в их состоянии. Важно помнить, что каждая ситуация индивидуальна, и консультация с врачом — необходимый шаг для безопасной беременности.

Роды при хроническом гломерулонефрите

В наше время благодаря развитию медицинских технологий и продвижению акушерства всё большее количество женщин, страдающих от гломерулонефрита, становятся матерями. Лишь в самых запущенных случаях девушкам противопоказана беременность при гломерулонефрите, так как она может стать причиной летального исхода.
Вопрос-ответ
Чем опасен гломерулонефрит при беременности?
Различные гестационные осложнения возникают у большинства беременных с гломерулонефритом. У них гораздо чаще развивается преэклампсия, плацентарная недостаточность, анемия, почечная недостаточность. Нарушение функции почек является прогностическим фактором потери плода и преждевременных родов.
Можно ли рожать при гломерулонефрите?
Обычно женщинам с гломерулонефритом рекомендуют естественные роды. Кесарево сечение выполняется по общим показаниям при возникновении угрозы матери или ребенку.
Чем опасны проблемы с почками при беременности?
У беременных с заболеваниями почек повышена частота плацентарной недостаточности, задержки развития плода, преждевременного прерывания беременности (невынашивания), истмико-цервикальной недостаточности, когда шейка матки утрачивает полноценную запирательную функцию.
Можно ли иметь детей при гломерулонефрите?
— Показанием к прерыванию беременности при хроническом гломерулонефрите являются некорригируемое обострение или быстрое прогрессирование заболевания, а также усугубление артериальной гипертензии.
Советы
СОВЕТ №1
Обязательно проконсультируйтесь с врачом при первых признаках гломерулонефрита, такими как отеки, повышенное артериальное давление или изменения в моче. Ранняя диагностика и лечение помогут избежать осложнений как для вас, так и для вашего ребенка.
СОВЕТ №2
Следите за своим питанием. Ограничьте потребление соли и белка, чтобы снизить нагрузку на почки. Включите в рацион больше фруктов и овощей, которые помогут поддерживать здоровье и нормализовать обмен веществ.
СОВЕТ №3
Регулярно проходите обследования и анализы, назначенные вашим врачом. Это поможет контролировать состояние почек и своевременно выявлять любые изменения, требующие внимания.
СОВЕТ №4
Обратите внимание на уровень стресса и старайтесь избегать перегрузок. Практикуйте методы релаксации, такие как йога или медитация, чтобы поддерживать общее психоэмоциональное состояние на высоком уровне.