Развитием острого панкреатита называется воспалительный процесс в поджелудочной железе, образующийся под воздействием неправильного питания, злоупотребления алкогольной продукцией, развития патологических нарушений в зоне желчного пузыря и желчегонных протоков, наследственного фактора или других негативных воздействий. Данная патология формируется на фоне интенсивной секреции панкреатических ферментов, необходимых в нормальных условиях для обеспечения пищеварительных процессов и расщепления белков и углеводов.
При нарушении функциональности в паренхиматозном органе происходит активное накопление данных ферментативных веществ в самой поджелудочной, а активация их активности ведет к процессу саморазрушения органа. Это может закончиться как тяжелейшим осложнением, так и летальным исходом. В данном материале рассмотрим подробнее, что представляет собой острый панкреатит, причины и симптоматические его проявления, а также методы лечения после приступа панкреатита и то, как проходит реабилитация при остром панкреатите.
Причины появления болезни
Образованию панкреатического нарушения функциональности поджелудочной железы острой формы проявления может предшествовать наличие следующих факторов:
- чрезмерный уровень потребления алкогольсодержащей продукции,
- регулярное употребление жареных и жирных продуктов питания, а также копченостей и соленых блюд,
- большое количество лишних килограммов,
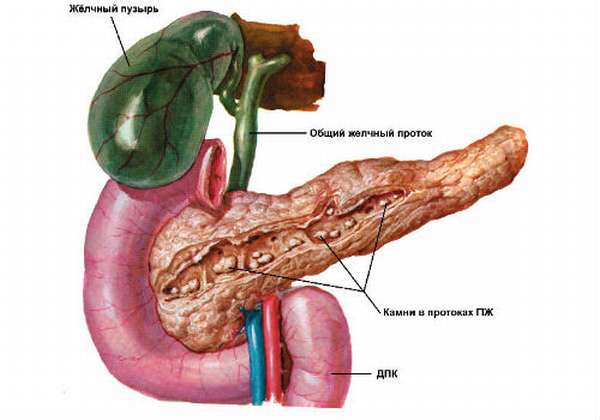
- развитие желчекаменного заболевания, холецистита, гепатита,
- проникновение в организм вирусных инфекций, в виде эпидемического паротита либо гепатита В,
- язвенные поражения 12-типерстной кишки и желудка, а также гастрит и прогрессирующая стадия опухолевидной патологии,
- наличие гиперпаратиреоза,
- инвазия гельминтными представителями,
- аномальное сужение прохода в панкреатических протоках,
- сбой на гормональном уровне,
- тупая травматизация брюшной полости, а также оперативные вмешательства,
- развитие пищевой аллергии тяжелой формы,
- прогрессирование муковисцидоза,
- табакокурение,
- наследственная предрасположенность.
Врачи подчеркивают, что реабилитация после лечения острого панкреатита играет ключевую роль в восстановлении здоровья пациента. Основное внимание уделяется диетотерапии, которая должна быть строго индивидуализирована. Специалисты рекомендуют начинать с легкой пищи, постепенно вводя в рацион белки и углеводы. Также важным аспектом является контроль за уровнем сахара в крови, так как у пациентов может развиться диабет.
Физическая активность, адаптированная к состоянию пациента, способствует улучшению обмена веществ и укреплению организма. Врачи акцентируют внимание на необходимости регулярных обследований для мониторинга состояния поджелудочной железы и предотвращения рецидивов. Психологическая поддержка также не менее важна, поскольку стресс и тревога могут негативно сказаться на процессе восстановления. Таким образом, комплексный подход к реабилитации позволяет значительно повысить качество жизни пациентов после острого панкреатита.

Симптоматика
Существует две формы данного заболевания – это острая и хроническая.
При развитии острой стадии панкреатического заболевания нарушается свободный отток ферментативного сока, который при активации ферментов способствует началу процессов по самоперевариванию железы. Одним из множества симптоматических проявлений этого заболевания является резкая и острая болезненность. Данный симптом имеет опоясывающий характер с локализацией в области верхней части живота с постепенной иррадиацией в зону лопаток, ключицы, нижней челюсти и грудины.
Более того, при острой форме панкреатита, в большинстве случаев, проявляется еще и изнуряющее, мучительное и интенсивное отхождение рвотных масс, возникающее при первом приступе, а также при появлениях панкреатической колики и осложнениях патологии.
Также у пациента наблюдается:
- повышенный уровень пульсации,
- развитие тахикардии,
- появление озноба и лихорадки на фоне развития интоксикационного процесса,
- нарушения гипотензивного характера,
- появление отдышки,
- кислородное голодание.
Визуальный осмотр больного предоставляет возможность выявления вздутия живота, возникающего на фоне нарушения стула и образования метеоризма. При помощи пальпаторного обследования пациент указывает на возникновение болезненных ощущений в области подложечной части живота с левой стороны и в зоне подреберья. При тяжелом патологическом поражении поджелудочной железы могут выявиться признаки развития такого заболевания, как перитонит.
На пятые сутки развития болезни в области эпигастрия методом пальпации может обнаружиться инфильтрат, вызывающий малоболезненные ощущения. Более того, могут появиться на кожных покровах в области поджелудочной железы и боковой стороны живота проявления желто-синюшного оттенка, а также пятна от расходившегося кровоизлияния в области паренхиматозного органа и забрюшинном пространстве. Это свидетельствует о развитии геморрагического панкреатита острой формы течения, который был описан гениальным ученым Греем Тернером. Те же проявления на коже могут образоваться в пупочной области, что называется синдром Кулена.
Прогрессирующая стадия интоксикационного процесса может стать причиной резкого ухудшения общего состояния пациента и привести к обезвоживанию на фоне интенсивной непрекращающейся рвоты. Притом уровень артериального давления резко снижается, что ведет к нарушению сознания. Возможно образование коллапса и шокового состояния на фоне интенсивного болевого синдрома.
При тяжелейшем течении острого воспалительного процесса могут возникать ответные симптоматические проявления системного характера в виде:
- общего нарушения работоспособности всех жизненно-важных систем внутренних органов в человеческом организме,
- появления недостаточности дыхательного акта,
- накопления в полости плевры транссудатных веществ,
- недостаточности сердца, печени и почек,
- нарушения психоэмоционального состояния и отделов ЦНС.
Приступ острого панкреатита является патологией неотложного характера, требующей немедленной госпитализации и проведения необходимых лечебных мероприятий.
Формы острого панкреатита
Развитие столь серьезнейшего патологического процесса в области паренхиматозного органа может протекать и развиваться в следующих формах:
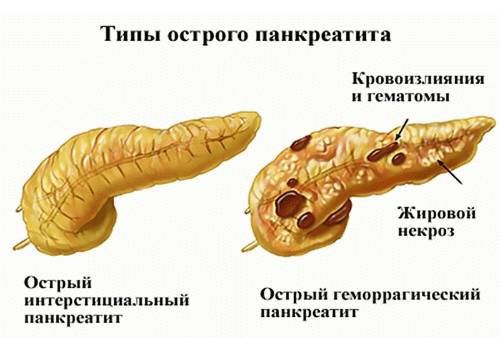
- Форма отека, представленная развитием отечности и уплотнения в поджелудочной железе, но не влекущая за собой структурное нарушение ее дольчатого строения.
- Форма геморрагического поражения, представленная кровоизлиянием в полость данного органа, развитием отечности либо некротического процесса.
- Серозная форма патологии представляет собой деструктивное, некротическое поражение отдельных участков паренхиматозного органа.
- Гнойная форма течения является наиболее опасной из всех имеющихся разновидностей острого панкреатита, которая характеризуется образованием гнойных экссудатов при некротическом поражении поджелудочной, что может стать причиной летального исхода при выходе гнойных масс в полость брюшины.
После лечения острого панкреатита многие пациенты сталкиваются с необходимостью реабилитации, и мнения о ней весьма разнообразны. Некоторые отмечают, что правильное восстановление помогает вернуть нормальное качество жизни и избежать рецидивов. Важным аспектом реабилитации является соблюдение диеты: многие делятся опытом, как изменение рациона положительно сказалось на их самочувствии.
Другие пациенты подчеркивают важность психологической поддержки, так как пережитый стресс может негативно влиять на восстановление. Физическая активность также играет ключевую роль: легкие упражнения помогают укрепить организм и улучшить общее состояние. В целом, большинство людей согласны, что комплексный подход к реабилитации, включающий медицинские рекомендации, диету и психологическую поддержку, способствует успешному восстановлению после острого панкреатита.

Поэтапное развитие патологии
Острая форма панкреатического процесса в поджелудочной железе имеет 4 стадии своего развития, каждая из которых отличается по своим симптоматическим проявлениям и интенсивности. Рассмотрим их подробнее:
- Первоначальная стадия развития патологии – ферментативная. Характеризуется появлением отечности железы, возникшей на фоне скопления ферментативного сока. Продолжительность ее не превышает недели. При осложнении патологии, поражение распространяется на рядом расположенные органы. Увеличивается риск развития такой патологии, как перитонит. При отсутствии квалифицированной помощи и медикаментозной терапии, есть возможность смертельного исхода.
- Следующая стадия развития панкреатита – реактивная, протекающая на протяжении последующих 4-х дней с формированием панкреатического инфильтрата.
- Вторая неделя прогрессирующей стадии заболевания характеризуется гнойной стадией, при которой начинают гноиться определенные участки некротического поражения органа.
- Исход – является последней стадией панкреатической патологии, которая может закончиться полным выздоровлением либо переходом в хроническую форму течения с чередованием периодов ремиссии и обострения, что и случается в большинстве случаев.
Разновидности осложнений
Тяжелое течение панкреатического заболевания характеризуется прогрессированием интоксикационных процессов в комбинации с активностью трипсина.
Запомните, что ферментативный компонент трипсин обладает очень интенсивным спектром воздействия на организм человека, аналогичным с воздействием змеиного яда. Он способствует образованию отечности в области головного мозга и развитию недостаточности функциональных способностей почек.
Наибольшей опасностью обладают следующие разновидности осложнений острого панкреатита:
- заражение крови, или сепсис,
- уменьшение диаметра прохода в 12-ти перстной кишке,
- перитонит,
- образование кровотечений,
- возникновение почечной недостаточности,
- кистозное поражение либо образование гематом,
- гиповолемический шок.
После снятия приступа острого воспалительного заболевания в поджелудочной, на ее поверхности может начать развиваться кистозное поражение, а также могут появиться свищи.

Последовательность лечения
Лечение острого панкреатита заключается в полном отказе от употребления алкогольсодержащих напитков, соблюдении диетического рациона питания, заключающегося в употреблении продуктов с низким уровнем концентрации животных жиров. Также необходимо исключение всех медикаментозных препаратов, способных оказать раздражающее воздействие на и без того пораженную железу.
Основная задача лечебных мероприятий заключается в ликвидации болезненности, корректировочных процедур по восстановлению ее функциональности, а также в предупреждении и лечении возможных осложнений.
Для того, чтобы устранить боль, назначаются препараты анельгитирующего спектра действия, и дозировку определяет лишь опытный специалист. Для этих целей чаще всего применяются такие препараты, как:
- Но-Шпа, или отечественный Дротаверин,
- Спазмалгон,
- Мебеверин.
Если консервативные методы лечения не дают должного эффекта, то поднимается вопрос о проведении хирургического вмешательства. Оперативное лечение заболевания способно максимально продлить жизненный цикл пациентов, улучшив качество их жизнедеятельности.
Важно помнить, что при приступе острого панкреатического заболевания ни в коем случае нельзя принимать лекарства ферментативного спектра действия такие, как Фестал или Мезим. Они способны увеличить интенсивность перистальтики кишечника и вызвать развитие диареи, что поспособствует значительному ухудшению состояния больного.
Более того, препараты желчегонного спектра действия, а также различные травы и отвары народных целителей не рекомендуется употреблять, не посоветовавшись с опытным квалифицированным специалистом гастроэнтерологического профиля.
После острого панкреатита лечение пациента должно заключаться в дальнейшем проведении реабилитационных мероприятий.
Реабилитационный период
Реабилитация после острого панкреатита является довольно длительным и кропотливым процессом, в ходе которого необходимо беспрекословное соблюдение всех наставлений лечащего специалиста. Более того, назначаются регулярные процедуры обследования и каждые полгода прохождение лечения в санаторно-курортных условиях. Рекомендуется посещение бальнеологических курортов, где основной достопримечательностью являются гидрокарбонатные воды со средним и малым уровнем минерализации. Среди наиболее популярных курортов такого типа, являются:
- Боржоми,
- Ессентуки,
- Моршин,
- Трускавец.
Проведение физиотерапевтических процедур возможно лишь в период стойкой ремиссии, когда на протяжении длительного периода времени просто отсутствуют какие-либо симптоматические проявления панкреатической патологии.
Весь реабилитационный период подразделяется на три основных этапа, которые рассмотрим немного ниже.
Помимо всего прочего, пациент совместно со своим лечащим врачом составляет меню индивидуального рациона питания со всеми его (пациента) кулинарными предпочтениями.
Устранение панкреатической патологии на первом этапе реабилитации основывается на воздержании от употребления жареных и жирных продуктов питания, а также от сладких и соленых блюд для обеспечения максимального отдыха паренхиматозного органа.
Медикаментозные препараты на протяжении реабилитационного периода могут вводиться как внутримышечным, так и внутривенным путем.
По истечении 2-3 месяцев соблюдения строгого диетического рациона питания, пациенту, в зависимости от состояния его поджелудочной железы, может быть разрешено употребление постных разновидностей мяса и рыбы, свежие фруктовые культуры и пр.
Следующим этапом реабилитационного периода после панкреатического заболевания острой формы течения является соблюдение упрощенного диетического рациона питания, в который уже может включаться внушительное количество белковых продуктов питания и жиров.
Под строгим запретом в реабилитационном периоде находится употребление спиртосодержащих напитков и табакокурение, даже в небольших дозах.
Последним реабилитационным этапом является полный переход на правильное питание с употреблением только здоровых продуктов в комбинации с ежегодным посещением кабинета гастроэнтеролога и прохождения детального обследования.
Запомните, что острый панкреатит может стать причиной затяжного периода нетрудоспособности. А после нормализации общего состояния пациента, трудоустройство должно производиться в те условия, где будут исключены:
- физическое напряжение,
- травматизация зоны живота,
- различные сотрясения тела,
- контактирование с ядовитыми веществами.
Затяжная разновидность острой формы панкреатического заболевания без проведения оперативного своевременного лечения может привести к длительной нетрудоспособности и инвалидности II и III группы.
Профилактические методы
Цель профилактических мероприятий заключается в приостановке прогрессирующей стадии воспалительного процесса, а также в предупреждении образования и развития разнообразных осложнений. Для этого необходимо каждые полгода проходить диспансеризацию. Провести конкретные модификационные изменения в образе жизнедеятельности, а именно:
- сохранять оптимальный уровень активности,
- соблюдать правильный рацион питания,
- отказаться от табакокурения,
- исключить употребление спиртных напитков,
- отдыхать не менее 7 часов в сутки,
- физические нагрузки должны чередоваться с умеренным отдыхом, не стоит изнурять свой организм.
Профилактические мероприятия заключаются также в проведении своевременного устранения патологических нарушений функциональности желудка, 12-типерстной кишки, желчного пузыря и желчевыводящих протоков и, в особенности, желчекаменного заболевания. При течении хронической формы панкреатической патологии проведение данных мероприятий будет способствовать продолжительному периоду ремиссии и предупреждению обострения.
Список литературы
- Минушкин О.Н., Масловский Л.В., Гребенева Л.С. Диагностика и дифференцированное этапное лечение больных хроническим панкреатитом. Методические рекомендации М. 2002 г. стр. 31.
- Полторанов В.В. Курортное лечение хронических заболеваний органов пищеварения Москва: ВЦСПС Профиздат, 1979 г. стр. 304.
- Соколова, Т.В. Соколова. Физиотерапия: Учебник Ростов-на-Дону: Феникс, 2013 г.
- Калинин А.В. Нарушение полостного пищеварения и его медикаментозная коррекция. Клинические перспективы гастроэнтерологии, гепатологии. 2001 г. №3, стр.21–25.
- Коротько Г.Ф. Секреция поджелудочной железы. М.: «ТриадаХ» 2002 г. стр. 223.
- Кучерявый Ю. А., Маев И. В. Болезни поджелудочной железы. В 2 томах (комплект из 2 книг) Медицина, Шико М. 2008 г.
Вопрос-ответ
Сколько идет восстановление после острого панкреатита?
В тяжёлых случаях с серьёзными осложнениями полное восстановление после операции может занимать до 4 месяцев. При лёгкой форме острого панкреатита восстановление занимает 1-2 недели.
Сколько нужно держать диету после острого панкреатита?
Суть диеты – отказ от всех продуктов, усиливающих кислотообразование в желудке и провоцирующих активную работу ферментов поджелудочной железы. После обострения заболевания врачи настоятельно рекомендуют соблюдать диету на протяжении длительного времени – не менее 8 месяцев.
Как восстановиться после приступа панкреатита?
В первые 2-3 дня после приступа разрешается пить некрепкий и несладкий чай, минеральную негазированную воду и отвар шиповника. При выходе из голодания постепенно включают в рацион блюда, которые хорошо сказываются на состоянии воспаленного органа. К ним относят отвар овса и овощные бульоны.
Можно ли полностью вылечить острый панкреатит?
Можно ли вылечить панкреатит? Острая форма панкреатита может закончиться только одним приступом. Хронический панкреатит полностью вылечить не получится, но можно добиться ремиссии.
Советы
СОВЕТ №1
Следите за своим питанием. После лечения острого панкреатита важно соблюдать строгую диету, богатую белками и низкую по содержанию жиров. Употребляйте легкие, легко усваиваемые продукты, такие как отварные овощи, нежирное мясо и рыбу, а также каши. Избегайте острых, жареных и жирных блюд, а также алкоголя.
СОВЕТ №2
Регулярно консультируйтесь с врачом. После выписки из больницы важно продолжать наблюдение у гастроэнтеролога. Он поможет контролировать состояние поджелудочной железы и при необходимости скорректирует лечение или диету.
СОВЕТ №3
Включите физическую активность в свою жизнь. Умеренные физические нагрузки, такие как прогулки на свежем воздухе или легкие упражнения, помогут улучшить общее состояние организма и ускорить процесс восстановления. Однако избегайте чрезмерных нагрузок и интенсивных тренировок в первые месяцы после лечения.
СОВЕТ №4
Обратите внимание на психологическое состояние. Реабилитация после панкреатита может быть эмоционально сложной. Рассмотрите возможность работы с психологом или участия в группах поддержки, чтобы справиться со стрессом и тревогой, связанными с изменениями в образе жизни.