Первый, кто обратил внимание на мочу, как средство диагностики, был Гиппократ. Лейкоциты в моче у ребенка могут рассказать о присутствии вирусов, заболеваниях органов. Поэтому анализ мочи самый первый, который выписывает медицинский специалист при подозрении на патологический процесс в организме. Он позволяет определить инфекционное заболевание на ранней стадии и вовремя назначить лечение, что очень важно в случае с детьми.

Лейкоциты распознают и утилизируют не только чужие клетки. Они выполняют роль санитаров, отслеживая погибшие клетки организма человека, или пораженные болезнью, например, раковые. Наглядно можно увидеть их действие при порезе. Когда в организм проникает большое количество чужеродных клеток, фагоциты (поглощающие лейкоциты), не справляются с объемом и лопаются, в результате появляется воспаление и покраснение. Много погибших белых клеток образуются в гнойные накопления.
Содержание лейкоцитов в моче здорового ребенка
Когда грудной, или ребенок постарше, здоров, в его моче наблюдается низкое содержание лейкоцитов, в идеале, они вообще туда не попадают. У грудничков этот показатель не должен превысить 1—3, при просмотре в микроскоп. На количество белых тел может влиять гендерная принадлежность ребенка. Так, у мальчиков норма считается до 7 клеток, у девочек до 10. Сколько лейкоцитов должно быть при определенной болезни никто не скажет, это зависит от стадии. Если они в большей концентрации, это служит поводом для дальнейших исследований.
Увеличение количества лейкоцитов в моче у ребенка вызывает серьезные опасения у врачей. Специалисты отмечают, что это может свидетельствовать о наличии воспалительного процесса в мочевыводящих путях или почках. Важно учитывать, что лейкоциты являются индикатором иммунного ответа организма на инфекцию. Врачам рекомендуется проводить дополнительные исследования, чтобы определить причину повышения их уровня. Это может включать анализы на наличие бактерий, ультразвуковое исследование органов мочеполовой системы и другие диагностические процедуры. Раннее выявление и лечение заболеваний, связанных с повышением лейкоцитов, играют ключевую роль в предотвращении осложнений и обеспечении здоровья ребенка. Врачи подчеркивают, что родителям следует внимательно следить за симптомами и не откладывать визит к специалисту при обнаружении изменений в анализах.

Какая норма
Таблица мочи здорового ребенка должна иметь примерно следующие показатели:
Наличие ацетона может быть только в двух случаях, это сахарный диабет, и большая активность ребенка, когда начинает тратиться жировой слой.
Когда у ребенка появились кашель и насморк, то, конечно, лейкоциты будут завышены. Но бывает, повышение нормы обнаруживается случайно, при плановой сдаче анализов. Чтобы вовремя обнаружить патологию и сохранить здоровье ребенка, нельзя пренебрегать требованиями медицинского специалиста к частым анализам.
Патологии с высоким уровнем лейкоцитов
Повысить норму может большая активность ребенка, стрессовая ситуация, прием неправильной пищи. Именно поэтому забор необходимо проводить рано утром, когда ребенок только проснулся и спокоен.
Большое отклонение от нормальных показателей может свидетельствовать об инфекционном или воспалительном характере заболевания, это зависит от возбудителя. У грудничка могут быть повышены лейкоциты по следующим причинам:
- опрелости, они появляются при долгом ношении заполненного подгузника, редком подмывании,
- прорезывание зубов, при образовании места под зубик десна расходится, немного воспаляясь, от этого может наблюдаться температура.
В остальном у младенцев и детей постарше причины схожи:
- инфекции в системе мочевыведения — одна из самых распространенных,
- пиелонефрит, зачастую появляется как осложнение после затяжного ОРЗ,
- бактериальная инфекция провоцируется долгим сдерживанием, при позыве к акту мочеиспускания,
- гломерулонефрит – воспаление клубочков почек, может сопровождаться носовым кровотечением,
патология почек инфекционно-аллергического характера,
- активная аллергия,
- травмирование, воспаление почек,
- воспалительный процесс слизистой половых органов,
- вульвит у девочки,
- неправильный сбор мочи.
Врожденные дефекты системы мочеиспускания (сужение мочеточников) провоцирует плохой вывод мочи, ее застой. В результате может начаться обратный отток жидкости.
В частности, 500 лейкоцитов, или сплошь, в поле зрения, говорит о сильном воспалительном процессе. Но чаще всего, такой большой показатель случается при неправильном сборе анализа. Значение в 250 бывает при цистите, пиелонефрите, инфекциях мочевыводящих путей (ИМВП), гинекологических воспалениях у девочек, если еще есть оранжевые выделения — то это отложения солей. Количество от 50 до 100 говорит о начальной стадии инфекции.
Лейкоциты в моче у ребенка — это часто обсуждаемая тема среди родителей и врачей. Повышенное количество этих клеток может указывать на воспалительные процессы в организме, такие как инфекции мочевыводящих путей. Родители часто беспокоятся, когда получают результаты анализов, и начинают искать информацию о возможных причинах. Важно помнить, что не всегда наличие лейкоцитов свидетельствует о серьезной проблеме. Иногда это может быть связано с неправильной подготовкой к анализу или даже с обычной простудой. Врач может рекомендовать повторное исследование или дополнительные тесты для уточнения диагноза. Родители должны внимательно следить за состоянием ребенка и при появлении симптомов, таких как боль при мочеиспускании или высокая температура, обращаться за медицинской помощью. Правильная интерпретация результатов анализов и своевременное обращение к специалисту помогут избежать ненужных переживаний и обеспечить здоровье ребенка.

Симптомы превышения лейкоцитов
Тревожным звонком для родителей могут стать визуальные признаки заболевания.
Нужно обратить внимание на цвет мочи, у младенца она прозрачная, со светло-желтым оттенком, характерный запах слабый или отсутствует.
Нарушением и поводом обратиться к медицинскому специалисту служат следующие проявления в моче:
- потемнение до пивного цвета свидетельствует о заболевании печени,
- беловатый окрас говорит о лейкоцитурии и воспалительном процессе,
- помутнение является признаком инфекции,
- также могут наблюдаться вкрапления крови, осадок, хлопья.
Основные симптомы, указывающие на недуг:

- парурия,
- боли внизу живота,
- частые позывы к мочеиспусканию,
- короткий акт мочеиспускания с небольшой порцией мочи,
- повышение температуры,
- редко сопровождается расстройством ЖКТ.
Если уровень нормы завышен, но никаких симптомов нет, возможно, возбудитель инфекции бактерия, нужно тщательное обследование. Сделать УЗИ, компьютерную томографию, МРТ. Это поможет выявить увеличен ли мочевой пузырь, какова проходимость мочевыводящих путей, есть ли солевые и каменные отложения.
Проблемы с данными органами часто носят скрытый характер, бессимптомный. Это опасно при запущенной болезни, а чем тяжелее случай, тем интенсивнее и дольше придется лечить. К тому же, повышается риск рецидивов заболевания. У младенцев в первый год жизни нужно периодически сдавать мочу на проверку. Хорошее самочувствие и активность крохи не настораживает родителей, пока функции почек не будут снижены под действием болезни.
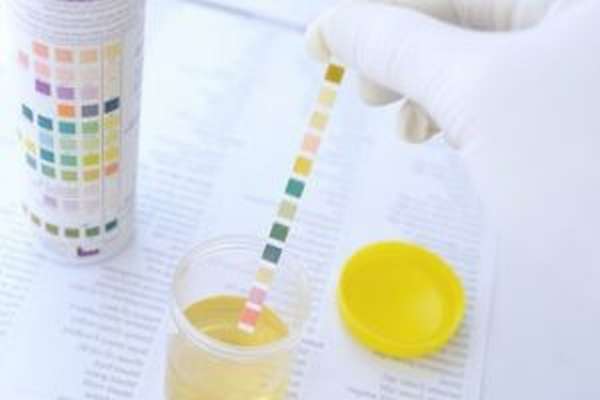
Методы анализа мочи и ее правильный сбор
Урину проверяют органолептически (цвет, запах, плотность), физико- и биохимически, а также проводят микроскопическое исследование мочевого осадка. Существует несколько способов анализа мочи:

общий (клинический) анализ мочи — самый распространенный, его назначают в обязательном порядке на первичном приеме,
по Нечипоренко — предоставляет более точные сведения, показывает скрытые воспаления в мочевой системе, здесь нужно сдавать среднюю порцию утренней мочи,
по Земницкому – помогает определить работоспособность почек. В течение суток, начиная с 6 утра, забор мочи происходит каждые 3 часа,
отделение общего белка – для проверки правильного функционирования почек,
проба Реберга – для выявления уровня креатина,
определение мочевой кислоты – для выявления мочекаменной болезни,
посев на флору – проводится обнаружение бактериологических инфекций.
Чтобы результаты анализа были корректными, необходимо правильно собирать мочу:
- забор нужно производить рано утром, до того, как ребенок покушал,
- перед этим его необходимо подмыть, чтобы в свежие анализы не попали ферменты старой мочи, или лейкоциты из выделений половых путей,
- приготовить стерильную баночку с плотной крышкой, они продаются в каждой аптеке, а в современных больницах есть автоматы по их выдаче. Если все-таки такой баночки под рукой нет, можно простерилизовать над паром обычную, подождать пока улетучится конденсат,
- собрать среднюю мочу. То есть, когда начался акт мочеиспускания, нужно выждать пару секунд, чтобы сошла первая урина, среднюю набрать, а когда акт заканчивается, баночку убрать, пуская остаточную мочу в унитаз.
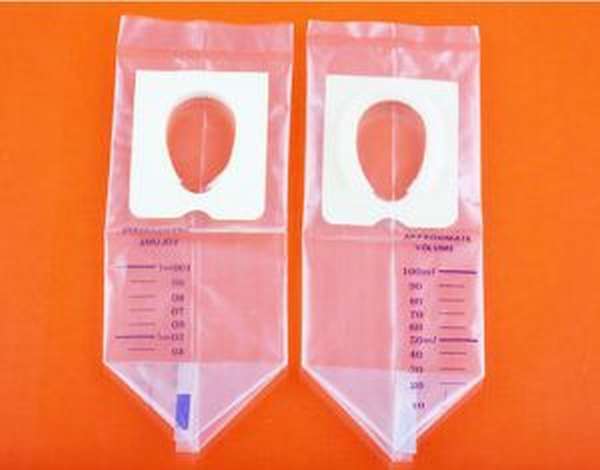
У детей постарше собрать мочу проще, они уже могут сказать, когда хотят в туалет, а вот с грудничками сложнее. Сидеть и ждать, когда ребенку приспичит, занятие не из легких. Еще труднее поймать жидкость в баночку. Ну и конечно, тут и речи не идет о средней порции. Как же собрать мочу для анализа у месячного младенца?
Для забора у новорожденных придумали специальные мешочки, с клейкой лентой. Мешочек приклеивается вокруг полового органа, и все. Главное, не упустить момент, иначе годовалый ребенок может сдернуть мешочек, придется все начинать сначала. Можно одеть ребенку поверх подгузник, и проверять каждые полчаса. Нельзя одевать мочесборник на ночь. Ребенок справит туда нужду неоднократно, и жидкость будет непригодна для анализа. К тому же, это приведет к опрелостям у ребенка.
Не стоит добывать мочу из пеленки или памперса, это негодные жидкости. Также не нужно переливать ее из не стерильного горшка. Сбор должен быть свежий, доставлен на изучение не более, чем через 3 часа. При обнаружении повышенных норм лейкоцитов, врач назначает дополнительный анализ, чтобы исключить возможность ошибки.

Что делать, если показатель повышен. Лечение
Чтобы понизить количество лейкоцитов, нужно найти причину заболевания, и пролечить ее. При выявлении инфекции у ребенка, возникают проблемы с терапией. Антибиотик в таком раннем возрасте не желателен, несмотря на существование современных разрешенных препаратов для грудничков. Инъекции назначают редко, обычно это таблетированные лекарства. Чтобы дать его ребенку нужно раздавить средство, и смешать с водой, грудным молоком или смесью для кормления.
В таком возрасте могут прописать употребление травяных отваров при повышенном уровне лейкоцитов. Многие травы обладают антисептическими и противовоспалительными свойствами, только действие их медленнее, чем при применении антибиотиков. Это могут быть листья смородины, Ромашка, очень полезен Шиповник.
Потребление жидкости при заболеваниях ИМВП необходимо повысить, больше пить чистой воды, морс. Если ребенок взрослый, нужно стараться придерживаться диеты стола № 5. Также очень полезен клюквенный сок.
Если причины повышенного уровня лейкоцитов связаны с мочевыводящей системой, то у детей постарше лечение антибиотиками действует быстро и эффективно. Это обусловлено концентрацией препарата в моче. Например, при лечении печени или легких, часть средства идет по назначению, а остальная выводится через мочеполовую систему. А в случаях инфекций мочевыводящих путей, вся концентрация направлена на очаг болезни. Поэтому не надо удивляться, если врач пропишет маленькую дозировку.
Ни в коем случае нельзя прерывать назначенное лечение даже после того, как пройдут симптомы. Незначительное количество инфекции остается в организме, продолжая размножаться, и у их потомства будет иммунитет к использованному антибиотику. Курс лечения может быть от недели до 1 месяца, в зависимости от вида инфекции и ее тяжести. В серьезных случаях, когда лейкоциты в поле зрения сплошные, может потребоваться госпитализация и последующее лечение в больнице.
Профилактика
Чтобы не столкнуться с проблемами лейкоцитоза, нужно соблюдать профилактические меры. Особенно это важно, если уже случалось переболеть инфекцией мочевыводящих путей, чтобы не допустить у ребенка рецидива. Главное правило профилактики болезней мочевыводящей системы — это своевременная и тщательная гигиена.
Подмывать ребенка нужно каждый день, особенно у детей до 1 года. Мочеиспускание детей происходит по 5—6 раз в день, остатки мочи на органах становятся источником развития вредных бактерий. Особенно когда ребенок постоянно находится в памперсе. Подмывать девочек нужно от животика к попе, а у мальчиков приспускать вниз кожицу на половом члене.
Можно помочь лейкоцитам исполнять их прямую функцию, укрепляя иммунитет. Гулять с новорожденным нужно хотя бы по 15 минут, даже в зимнее время. Деткам до 1 года для прогулки отводят 30—40 минут. В летний период прогулки можно продлить. Такая приятная мера закаляет иммунные клетки, делает их сильнее.

В целях профилактики обязательно нужно сдавать мочу, не реже одного раза в год. Чем младше ребенок, тем чаще нужно проводить мониторинг. У новорожденных это надо делать хотя бы раз в два—три месяца. Сбор необходимо осуществлять, строго следуя правильной схеме, иначе результаты могут испугать, и придется тратить силы и время на пересдачу анализа.
Вопрос-ответ
Что значит повышенные лейкоциты в моче у ребенка?
Повышенное их число в моче может указывать на инфекцию, воспаление или контаминацию (загрязнение) образца. Значительное превышение нормального уровня всегда говорит о наличии заболевания у пациента. Инфекция мочевыводящих путей является одной из самых частых причин лейкоцитурии у детей.
Сколько лейкоцитов в моче опасно?
Норма лейкоцитов в моче составляет не более 5-7 единиц в поле зрения. Незначительное увеличение значения говорит о лейкоцитурии, но если их в поле зрения более 200, значит, это уже пиурия – гнойная моча.
Почему у ребенка могут быть повышены лейкоциты?
Количество лейкоцитов у детей, как и у взрослых, может повышаться из-за приема некоторых лекарств, при аллергии, ожогах, после травм и хирургического лечения и т. д. Чем младше ребенок, тем сильнее выражена патология. Поэтому лейкоцитоз довольно часто встречается у новорожденных.
Как убрать лейкоциты в моче?
Для очистки мочевыделительной системы от скопившихся мертвых лейкоцитов и микроорганизмов рекомендуется обильное питье. Хороший эффект дает клюквенный сок, снимающий интоксикацию и не дающий бактериям прилипать к слизистым оболочкам.
Советы
СОВЕТ №1
Обратите внимание на симптомы. Если вы заметили у ребенка частые позывы к мочеиспусканию, болезненные ощущения или изменение цвета мочи, это может быть признаком инфекции или другого заболевания. В таких случаях важно обратиться к врачу для диагностики.
СОВЕТ №2
Регулярно проводите анализы мочи. Профилактические обследования помогут выявить изменения в составе мочи, включая уровень лейкоцитов, на ранних стадиях. Это особенно важно для детей с предрасположенностью к мочеполовым заболеваниям.
СОВЕТ №3
Обратите внимание на гигиену. Правильная гигиена половых органов у детей может помочь предотвратить инфекции, которые могут привести к повышению уровня лейкоцитов в моче. Обучите ребенка основам личной гигиены и следите за ее соблюдением.
СОВЕТ №4
Следите за питьевым режимом. Убедитесь, что ваш ребенок получает достаточное количество жидкости, чтобы поддерживать нормальное функционирование почек и мочевыводящих путей. Это поможет избежать концентрации вредных веществ в моче и снизит риск инфекций.




 патология почек инфекционно-аллергического характера,
патология почек инфекционно-аллергического характера,